Prednostka Kliniky nefrológie a transplantácií obličiek Lekárskej fakulty Univerzity Komenského a Univerzitnej nemocnice Bratislava a zároveň hlavná odborníčka Ministerstva zdravotníctva SR na orgánové transplantácie Zuzana Žilinská opisuje, ako funguje systém predpokladaného súhlasu, prečo je rozhovor s rodinou najťažším momentom celého procesu, koľko hodín majú lekári na záchranu života, a aj to, akú nádej zohrávajú v transplantácii prasacie orgány.
Koľko ľudí dnes na Slovensku čaká na transplantáciu a ktorých orgánov je dlhodobo najväčší nedostatok?
Aktuálne čaká na Slovensku niečo vyše tristo pacientov, a to na transplantáciu srdca, pečene alebo obličiek. Chýbajú všetky orgány, lebo nedostatok darcov orgánov je celosvetový problém.
Kto sa môže stať darcom a aké podmienky musí spĺňať? Kto nemôže darovať orgány?
Darcom orgánov sa môže stať každý človek, ktorý sa počas svojho života nenahlási do registra nedarcov. Potenciálny darca musí spĺňať zdravotné podmienky, aby nedošlo k prenosu niektorých chorôb z darcu na príjemcu orgánu, napríklad infekčných alebo onkologických.
Dôraz sa kladie aj na funkčné parametre orgánov zvažovaných na transplantáciu, aby bola istota, že transplantovaný orgán bude fungovať. Faktor veku darcu orgánov zohráva úlohu najmä pri transplantáciách deťom, pri transplantáciách srdca a čiastočne aj pečene.
V prípade živých darcov orgánov, kde spadá darovanie obličky, posudzujeme aj psychosociálne predpoklady, motiváciu na darovanie orgánu, kvalitu života a riziká spojené s darovaním orgánu u darcu. Čo sa veku týka, u živých darcov obličiek hodnotíme biologický vek a kondíciu, nie vek kalendárny.
Slovensko má systém predpokladaného súhlasu. Čo to v praxi znamená pre bežného človeka a jeho rodinu?
Predpokladaný súhlas znamená, že pokiaľ sa občan Slovenskej republiky nezahlási do registra nedarcov, predpokladá sa, že súhlasí s darovaním svojich orgánov po smrti.

V prípade identifikácie potenciálneho darcu orgánov s nezvratne poškodeným mozgom (takzvaného mŕtveho darcu orgánov) je koordinátor príslušného transplantačného centra povinný vyžiadať si z Národnej transplantačnej organizácie písomné potvrdenie, že potenciálny darca orgánov nie je evidovaný v registri nedarcov. Až potom sa môže začať proces predpísaných vyšetrení.
Po potvrdení smrti mozgu nastáva čas na komunikáciu s rodinou, vysvetlenie situácie a poskytnutie informácií o ďalšom postupe.
Ako jednotlivé rodiny zvyčajne prijímajú tieto informácie? Predpokladám, že sú v najzraniteľnejšom čase po strate blízkeho, no zároveň nie je možné takúto komunikáciu odkladať na neskôr. Aké emócie prežívajú, aké majú obavy?
Ide o veľmi náročné a emočne vypäté situácie, a to pre rodinu, ktorá stratila svojho blízkeho, ale aj pre ošetrujúci personál a koordinátorov, ktorí v krátkom časovom horizonte vysvetľujú stav pacienta, prognózu, smrť mozgu a zámer odberu orgánov na transplantačné účely.
Rozhovor s rodinou sa deje v čase hlbokého smútku a stresu z nečakanej straty blízkeho. Koordinátori prejavujú maximálnu mieru empatie a poskytujú psychologickú podporu. Po celý čas si uvedomujú, že ak rozhovor nedopadne dobre, spolu s potenciálnym darcom zomrú ďalší pacienti, ktorým mohla byť daná nová šanca na život.
Môže rodina darovanie orgánov zastaviť, aj keď zosnulý nebol zapísaný v registri nesúhlasu?
Áno, môže, pokiaľ sa s odberom orgánov od zosnulého nestotožní, respektíve má voči odberu námietky. Našťastie odmietnutia zo strany blízkej rodiny sú v posledných rokoch na Slovensku zriedkavé, predstavujú do 12 percent prípadov. Okolo 80 percent identifikovaných potenciálnych darcov orgánov je kontraindikovaných z dôvodu nesplnenia medicínskych podmienok.
Podľa čoho sa určuje, kto dostane darovaný orgán?
Postup pri výbere pacienta na transplantáciu orgánu upravuje Odborné usmernenie Ministerstva zdravotníctva SR z roku 2023. Toto usmernenie stanovuje, ako sa darované orgány spravodlivo prideľujú pacientom, podľa akých pravidiel sa vyberá konkrétny príjemca a ako sa pacienti zapisujú na čakaciu listinu.
Pri výbere pacienta na transplantáciu orgánu sa zohľadňujú naliehavosť transplantácie, dĺžka čakania na transplantáciu, vekový rozdiel medzi darcom a príjemcom orgánu, imunizácia čakateľa na transplantáciu, respektíve či jeho telo nebude orgán odmietať, aj antropometrické charakteristiky darcu a príjemcu – či si zodpovedajú výškou a hmotnosťou.
Ak ide o dieťa, vo výbere na transplantáciu je uprednostnené. Napokon má rozhodujúce slovo transplantačný tím.
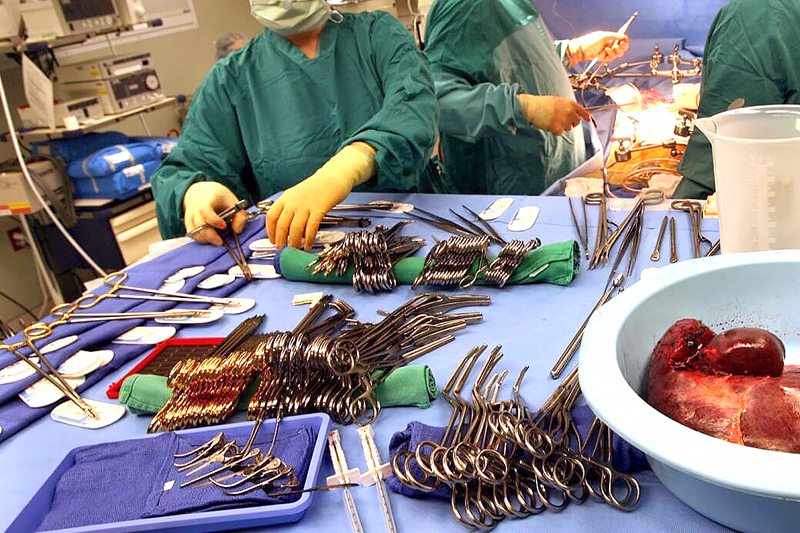
Ako prebiehajú odber a prevoz orgánov? V čom sa prevážajú a za akých podmienok?
Odber orgánov prebieha ako štandardná operácia za prísnych sterilných podmienok. Veľký dôraz sa kladie na etiku narábania s telom darcu počas odberu orgánov a po ňom. Telesné pozostatky sú po odbere náležite a s úctou upravené.
Orgány sa transportujú v špeciálnych prepravných boxoch. Najnovšie boxy, ktoré používa aj Univerzitná nemocnica Bratislava, sú napojené na systém hadičiek, cez ktoré je orgán nepretržite preplachovaný špeciálnym roztokom zabezpečujúcim dostatok kyslíka a výživu. Počas preplachovania je orgán monitorovaný.
Koľko času majú lekári na ich transplantáciu?
Orgány je potrebné transplantovať vhodnému príjemcovi čo najskôr. Od odberu obličky nemá uplynúť viac ako 24 hodín, v prípade pečene 10 hodín, pri srdci len 180 minút.
Môže sa stať, že darovaný orgán sa napokon nepoužije? Ak áno, z akých dôvodov?
Áno. Odber orgánov z tela mŕtveho darcu sa vykonáva v súlade s patologicko-anatomickou pitvou. To znamená, že odoberajúci chirurg skontroluje makroskopický vzhľad jednotlivých orgánov a zároveň pátra po abnormalitách, ktoré neodhalili počas krvných testov a zobrazovacích vyšetrení.

V niektorých prípadoch musia lekári pod mikroskopom skontrolovať, v akom stave je odobratý orgán a či je dostatočne kvalitný na transplantáciu. Niekedy sa ukáže vývojová variácia orgánu, čo znamená, že orgán má vrodenú odchýlku v stavbe. Napríklad oblička môže mať nezvyčajne veľa ciev a vtedy by jej transplantácia mohla byť príliš riziková.
Ak sa pri odbere orgánov zistí v tele darcu chorobný proces, ktorý nebol zrejmý z vyšetrení, môže sa stať, že odobraté orgány nebude možné použiť na transplantáciu. Aj tu platí pravidlo, že bezpečnosť je prvoradá.
Ako vyzerá život pacienta po transplantácii a aké obmedzenia ho čakajú? Ako dlho transplantovaný orgán „vydrží“?
Transplantácie orgánov zachraňujú ľudské životy. Úspešná transplantácia znamená dramatickú zmenu v živote pacienta, samozrejme, k lepšiemu. Po rekonvalescencii sa pacient vráti do normálneho života, do zamestnania, k svojim koníčkom, športovým či ku kultúrnym aktivitám, môže cestovať, študovať, založiť si rodinu, tešiť sa zo života tak ako zdraví ľudia.
Obmedzenia sú minimálne. Je potrebné dodržiavať liečebný proces, užívať predpísané lieky, chrániť sa pred infekciami, pravidelne navštevovať lekára – špecialistu v transplantačnom centre – a dodržiavať jeho odporučenia.
Prežívanie transplantovaných orgánov je individuálne, pri dobrej spolupráci pacienta a ďalšej súhre priaznivých okolností môže transplantovaný orgán fungovať aj viac ako dvadsať rokov.
Čo je podľa vás najťažší moment v celom procese darcovstva a transplantácie orgánov?
Medzi najťažšie okamihy celého procesu jednoznačne patrí rozhovor s rodinou potenciálneho mŕtveho darcu orgánov. Ďalším náročným momentom je stav, keď transplantovaný orgán neobnoví svoju funkciu. V prípade srdca a pečene ide o mimoriadne vážnu situáciu, ktorá si vyžaduje urgentné riešenie.
Akú tendenciu má počet transplantácií na Slovensku, prípadne koľko sa ich ročne na Slovensku vykoná?
Počet transplantácií orgánov úzko súvisí s počtom identifikovaných darcov orgánov. Platí to aj na Slovensku. Transplantácie obličiek možno robiť aj od živých darcov. V tejto oblasti sme v posledných rokoch zaznamenali výrazný nárast výkonov, čo svedčí o empatii a ochote rodiny pomôcť svojmu blízkemu so zlyhávajúcimi obličkami.
Darcovský a transplantačný program na Slovensku dosiahol historický vrchol v roku 2019, keď sa vykonalo 256 transplantácií. V období covidu došlo k čiastočnému útlmu, čo súviselo s náročnou situáciou a preťažením intenzivistických lôžok, problém bol celosvetový.
Vďaka intenzívnej práci a šíreniu osvety sa dostávame naspäť k predcovidovým číslam. Otvorili sme nové programy – napríklad transplantácie pankreatických ostrovčekov či ABO inkompatibilné transplantácie obličiek.
Transplantačné centrá získali z ministerstva zdravotníctva financie na nákup prístrojov na zlepšenie kondície obličiek, takzvaných prístrojových perfúzií, čo umožňuje využiť aj obličky od takzvaných marginálnych darcov orgánov. To sú darcovia, pri ktorých je orgán medicínsky použiteľný, ale nespĺňa ideálne parametre.
Čo sa týka počtu darcov orgánov a transplantácií, začiatok tohto roka bol mimoriadne úspešný. Len v mesiaci január sa podaril odber orgánov od desiatich mŕtvych darcov orgánov.
Akú cenu má jednotlivý transplantovaný orgán, prípadne sú tieto operácie hradené poisťovňami?
Cena každého transplantovaného orgánu je pre pacienta, ktorý dostane novú šancu na život, nevyčísliteľná. Výkon manažmentu darcu orgánov, odber orgánov a transplantácie jednotlivých orgánov (srdce, pečeň, obličky, pankreatické ostrovčeky, pečeň od živého darcu v zahraničí, pľúca v zahraničí) sú plne hradené zdravotnými poisťovňami. Suma za jednotlivú transplantáciu závisí od typu orgánu, použitej antirejekčnej liečby a prípadných potransplantačných komplikácií. V priemere ide o niekoľko desaťtisíc eur.
Aké najodvážnejšie alebo najneuveriteľnejšie transplantácie vo svete registrujete? Je známa napríklad transplantácia prasacieho srdca človeku. Čo si o takýchto zásahoch myslíte?
Medzi najnáročnejšie transplantácie patria takzvané multiviscerálne transplantácie orgánov. Ide o výkony, pri ktorých sa transplantuje naraz viacero orgánov brušnej dutiny (pečeň, tenké črevo, pankreas).
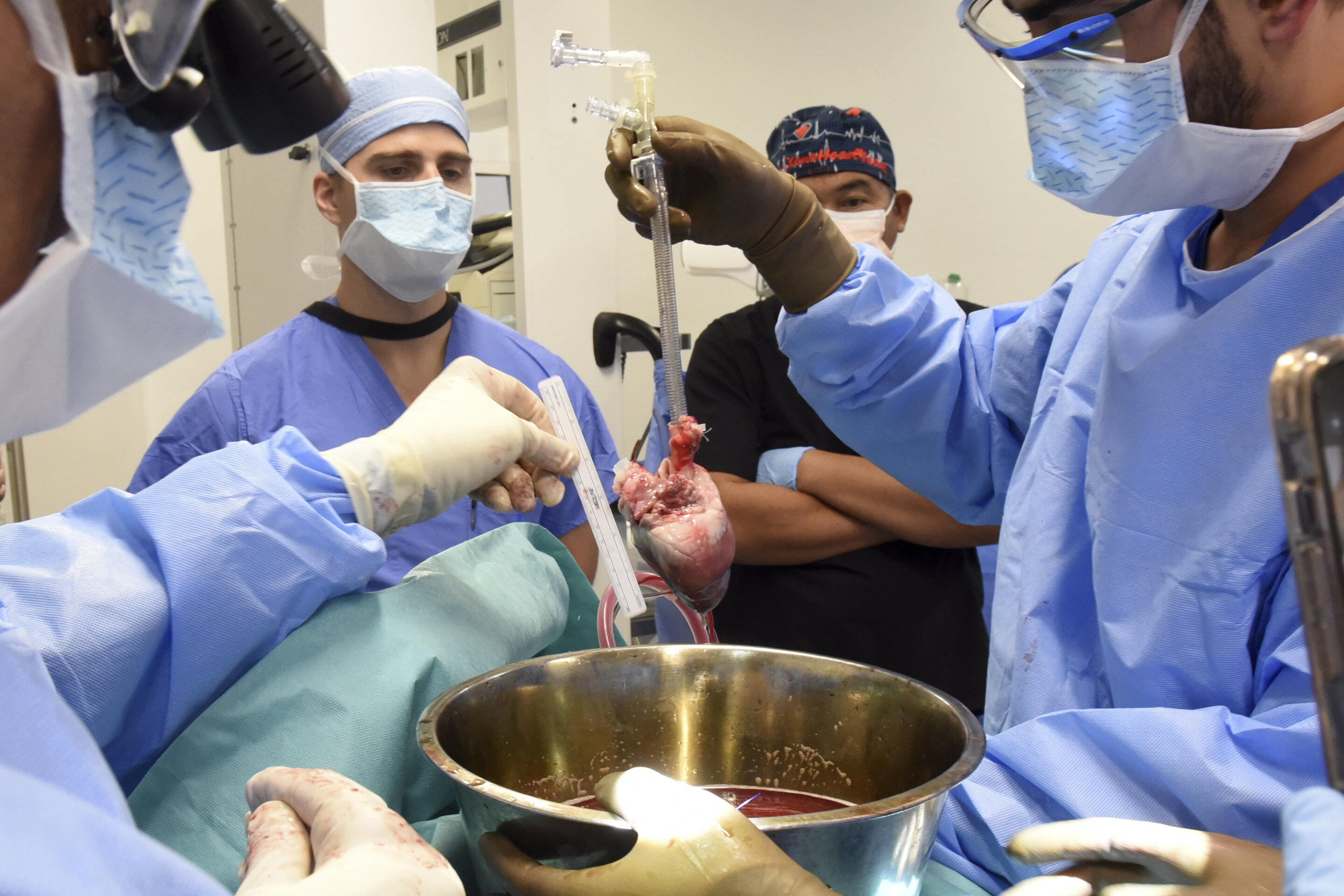
Transplantácie orgánov od zvierat človeku sa nazývajú xenotransplantácie a výskum v tejto oblasti prebieha už desaťročia. Až v posledných rokoch sa však podarilo priblížiť sa k méte získania orgánov vhodných na transplantáciu od zvierat, konkrétne od prasiat, po ich genetickej modifikácii, respektíve preprogramovaní.
Orgány prasaťa sa ukazujú ako najvhodnejšie pre človeka. Ak sa podarí odstrániť prekážky v súvislosti s prenosom špecifických infekcií z prasaťa na človeka, bude to cesta, ako zabezpečiť dostatok orgánov na transplantácie.
S akými mýtmi alebo obavami o darovaní orgánov sa stretávate najčastejšie?
Najväčším problémom zo strany príbuzných, ale aj niektorých odborníkov, je nevedomosť. Ide však o veľmi jednoduchý princíp. Po smrti nasleduje buď pohreb tela do zeme, alebo kremácia. Druhou možnosťou je, že ešte pred pochovaním môže zosnulý niekomu pomôcť.
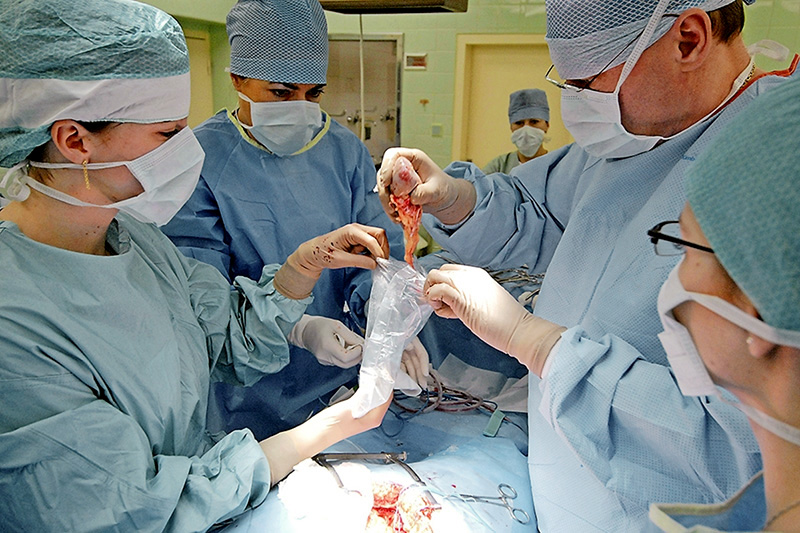
Pokiaľ sa vhodné orgány z nejakej príčiny neodoberú, hoci sa mohli, zosnulý si so sebou berie do neba ešte ďalších pacientov, ktorí by mohli vďaka transplantácii prežiť.
Priestor na obavy tu nie je. Pacient je vyšetrený ako potenciálny darca orgánov až po stanovení smrti mozgu, teda smrti samej osebe. S telesnými pozostatkami darcu orgánov sa zaobchádza s maximálnou pietou a úctou. Telo zosnulého darcu orgánov môže byť v deň pohrebu vystavené rovnako, akoby k odberu orgánov nedošlo.
Poznáte nejaký mimoriadne silný príbeh týkajúci sa transplantácií na Slovensku?
Všetky príbehy sú silné. Každý jeden pacient, ktorý sa dožije transplantácie orgánu, dostáva druhú šancu na život, uniká pred smrťou, vracia sa naspäť medzi svojich blízkych. Možno v takej situácii povedať, že jeden príbeh je silnejší ako druhý?
Čo by ste odkázali ľuďom, ktorí sa o darovaní orgánov ešte nikdy s rodinou nerozprávali?
Urobte tak čo najskôr. S blízkymi sa rozprávame o rozličných témach. Prečo nie aj o darcovstve orgánov po našej smrti? Náš postoj môže našim blízkym uľahčiť rozhovor s lekármi týkajúci sa darovania orgánov, ak by sa náš život náhle skončil v dôsledku choroby či tragickej udalosti. Po smrti už orgány nepotrebujeme, niekoho však môžu vrátiť naspäť do života.
