Prešovský samosprávny kraj má výhrady k plánu optimalizácie siete nemocníc, ktorý navrhuje v rámci reformy ministerstvo zdravotníctva. Zhodli sa na tom krajskí poslanci na júnovom zasadnutí zastupiteľstva. Predseda kraja Milan Majerský (KDH) plány na optimalizáciu siete nemocníc nazval „ohrozením života pacientov“. Peter Makara, prezident Regionálnej lekárskej komory v Prešove, vysvetľuje pre Štandard možné prekážky.
Detaily kraje doposiaľ nevideli, štatistiky im nesedia
Podrobnejšie podklady k zamýšľanej optimalizácii siete nemocníc v jednotlivých nemocniciach kraje nevideli. Preto vznikajú obavy. V nemocniciach netušia, či v nich budú jednotlivé oddelenia rušiť a transformovať ich na nižšie úrovne.
Podľa medializovaných informácií sú v kraji ohrozené nemocnice v Snine, Svidníku, Vranove nad Topľou, Levoči a Kežmarku. Z plánov na optimalizáciu vyplýva, že by sa z nich mali stať zdravotné zariadenia jednodňovej a následnej starostlivosti, takzvané komunitné nemocnice.
Na druhej – regionálnej úrovni – by tak zrejme ostali nemocnice v Poprade, Starej Ľubovni, Bardejove a Humennom. Regionálna komora lekárov má však pochybnosti o tom, či ministerstvu sedia excelovské tabuľky. Kapacita regionálnych nemocníc nemusí zvládnuť nápor obyvateľov zo spádových oblastí nemocníc, ktoré by sa zrušili.
Problémy vidia v priestoroch a personálnych kapacitách.
Spádové oblasti budú trojnásobné, kam sa pacienti pomestia?
Angelika Szalayová, ktorá pripravuje na ministerstve zdravotníctva reformu nemocníc, v rozhovore pre Denník N uviedla, že cieľom je „humanizovať izby v nemocniciach“. V starých nemocniciach by mali mať izby jedno alebo dve lôžka, v nových chce rezort už len jednolôžkové izby.
Napríklad ohrozenú nemocnicu vo Svidníku navštevujú aj ľudia zo Stropkova či Medzilaboriec. Ak sa zrušia menšie nemocnice blízko hraníc, nemocnice na druhej úrovni budú mať dvoj- až trojnásobok súčasnej spádovej oblasti.
„Ak zrušíme nemocnicu v Snine a v regionálnej nemocnici v Humennom spravíme všetky izby jednolôžkové, kde sa tí ľudia pomestia? Mne tá matematika nesedí,“ kontruje Peter Makara.
Natíska sa tiež otázka, kto ostane pracovať v komunitných nemocniciach, keďže Slovensko má menej lekárov na počet obyvateľov než západné štáty. Príklad: Ak sa presunú lekári z určitých oddelení zo Sniny do Humenného, v Snine už žiaden z nich neostane. Ostane tam len doliečovacie zariadenie, všetci lekári sa skoncentrujú v Humennom.
To sa môže prejaviť v dostupnosti zdravotnej starostlivosti.
Lôžok nie je v porovnaní s inými štátmi nadbytok, potrebujeme rezervy
Ako je to s lôžkami? V slovenskom pláne obnovy sa píše: „Vývoj v medicíne a poskytovaní zdravotnej starostlivosti vedie v posledných rokoch k postupnému znižovaniu potreby ústavnej zdravotnej starostlivosti. Z toho dôvodu majú mnohé nemocnice na Slovensku nadmerné počty lôžok a s tým súvisiacu nižšiu obsadenosť, prípadne sa snažia nedostatok pacientov kompenzovať priveľmi dlhými alebo zbytočnými hospitalizáciami.“
Regionálna komora však upozorňuje, že Slovensko už znížilo lôžkový fond zhruba o 30 percent oproti stavu tesne po roku 1989. Podľa údajov OECD máme 5,8 lôžka na tisíc obyvateľov. Ide teda o nižší počet než má Nemecko, Rakúsko či ostatné štáty V4.
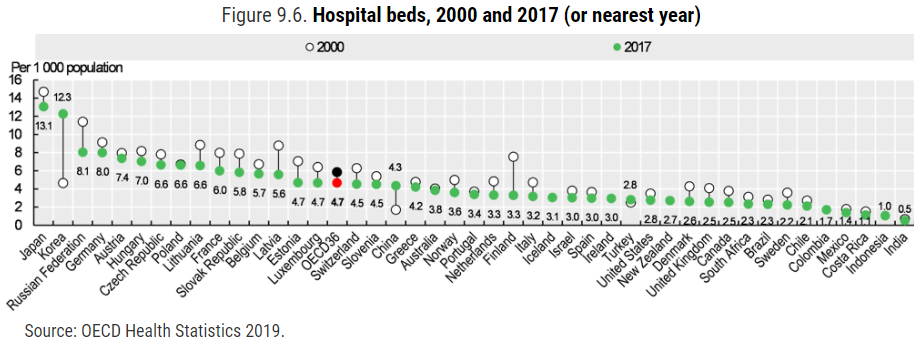
Reforma nemocníc počíta s redukciou ďalších 11-tisíc akútnych lôžok. Na to, aby sme sa dostali na úroveň Holandska s 3,3 lôžka na tisíc obyvateľov, nám podľa Makaru chýba štruktúra ambulantnej starostlivosti, dlhodobej starostlivosti či cestná infraštruktúra.
„Čo nám bráni budovať a zlepšovať vybavenie vybraných nemocníc a ich personálnych kapacít bez toho, aby sme rušili už aj tak nedostatočnú sieť zdravotníckych zariadení? Chýbajú nám ambulancie, lekári a aj sestry, ale my najskôr zrušíme fungujúce nemocnice a predpokladáme, že sieť sa dobuduje asi sama,“ hovorí vyčítavo lekár.
Dopyt po lôžkach by mal v najbližších rokoch vzrásť. Podľa najnovšej projekcie Eurostatu bude Slovensko do roku 2070 druhou najrýchlejšie starnúcou ekonomikou v EÚ, hneď po Poľsku. Do roku 2040 má vzrásť podiel populácie nad 65 rokov zo súčasných 16 na vyše 24 percent.
Ministerstvo zdravotníctva tvrdí, že časť nevyužitých akútnych lôžok by sa mala transformovať na lôžka dlhodobej a následnej starostlivosti. V akom počte, zatiaľ nevedno.
„Aj chronickí pacienti potrebujú personál, lekárov aj sestry s primeraným vzdelaním a špecializáciou. Máme ich? Alebo ich vychováme v priebehu nasledujúcich desiatich rokov?“ pýta sa ďalej lekár.
Lekári tiež upozorňujú, že nemocnice sú subjektmi hospodárskej mobilizácie. Mali by poskytovať „štandardnú zdravotnú starostlivosť“, ako je definovaná v navrhovanej optimalizácii, na úrovni regionálnych nemocníc. Dnes sú Snina či Svidník subjektmi hospodárskej mobilizácie, ale po transformácii na komunitné nemocnice by už nedokázali poskytovať „štandardný rozsah“, a teda by nimi prestali byť.
Špecialistov je tiež nedostatok, čo spravíme pri ďalšej pandémii?
Na Slovensku je priemerný vek všeobecného lekára pre dospelých 59 rokov. Priemerný vek pediatra zas 60 rokov. Preťažení lekári preto podľa rezortu zdravotníctva nevyužívajú svoje kompetencie a posielajú pacientov k drahším špecialistom. Cieľom reformy je zvýšiť kapacity všeobecných lekárov, čo má odbremeniť špecialistov.
Národný integrovaný reformný plán z dielne ministerstva financií v kapitole s názvom Zdravie uvádza graf o počtoch lekárov na Slovensku.
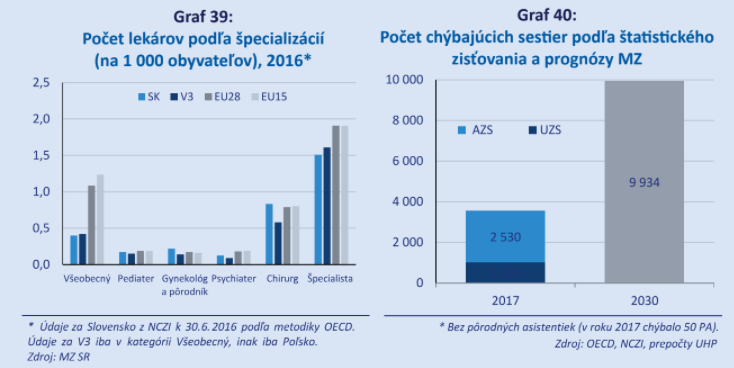
V porovnaní s EÚ máme len polovičný počet všeobecných lekárov, ale aj počet špecialistov máme pod priemerom EÚ.
Limity reformy mala dokázať práve pandémia SARS-CoV-2. Slovensko bolo určitý čas lídrom v úmrtnosti a podľa lekárskej komory za to určite nemohol nedostatok všeobecných lekárov. Na vine boli vraj preťažené nemocnice s nedostatkom postelí a personálu.
Hoci bol personál na Slovensku rozložený rovnomerne, chorých sme nedokázali izolovať. Podľa komory je otázne, či budeme pripravení na ďalšie záťaže, ak ešte viac obmedzíme lôžka a skoncentrujeme personál do regionálnych nemocníc. V komunitných nemocniciach neostane nikto, kto by vedel intubovať pacienta či obsluhovať zložité dýchacie prístroje.
Najväčšia efektivita nastane, keď odíde posledný lekár
V roku 2019 dosiahli na Slovensku verejné výdavky na zdravotníctvo 5,8 percenta hrubého domáceho produktu. Priemer členských štátov je na úrovni 6,6 percenta. Slovenské zdravotníctvo je podľa Makaru dlhodobo podfinancované. Dávame vraj málo percentuálne a vzhľadom na výkon ekonomiky ešte menej nominálne.
Slovensko má menej lekárov na tisíc obyvateľov v porovnaní so starými členskými štátmi (EÚ 15) i v porovnaní so susedným Českom. Naša úroveň (0,6) je sotva polovičná, ako je v EÚ 15 (1,19). Aj pandemická prax ukázala, že nemáme žiadne personálne rezervy a zdravotníci pracujú do ťažkej únavy.
„Stále sa usilujeme niečo zefektívňovať, nedá sa však pracovať len tak. Ostatné štáty nám unikajú, ale my sa stále ženieme za efektivitou. Najvyššia efektivita asi bude, keď tu neostane už ani posledný lekár či zdravotná sestra, lebo vtedy nikto nebude brať plat,“ roztrpčene poznamenáva Makara.
Stane sa opak: Dostupnosť zdravotnej starostlivosti sa zníži
V pláne obnovy sa píše, že cieľom reformy je zvýšiť dostupnosť ústavnej zdravotnej starostlivosti. Nemocnice sa rozdelia do piatich skupín podľa diagnóz a výkonov, ktoré tam budú lekári robiť.
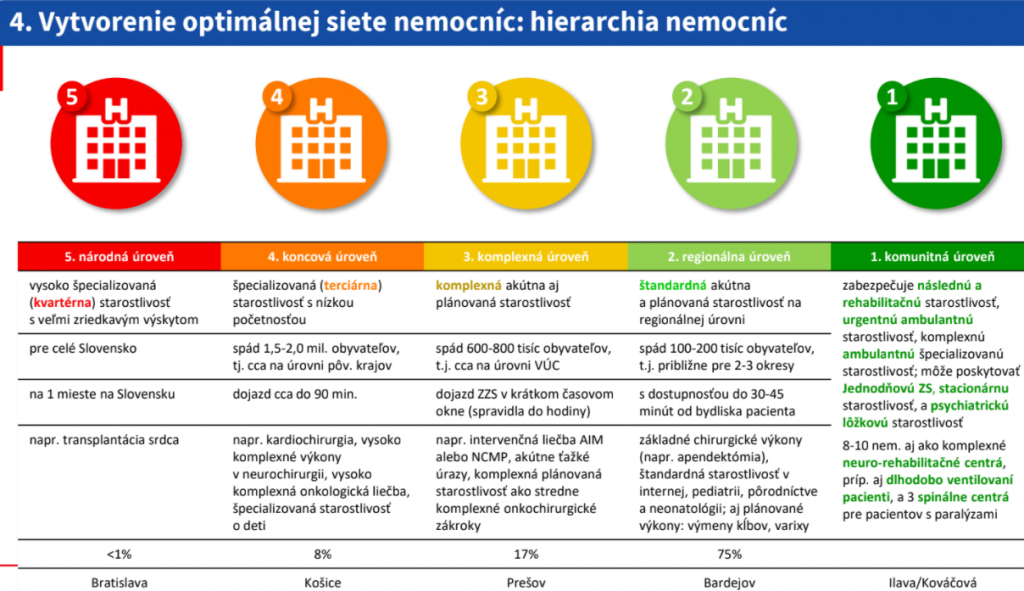
Definujú sa minimálne požiadavky na počet výkonov v nemocniciach. Tým sa zložitejšie výkony koncentrujú spoločne so skúsenými lekármi a potrebným vybavením do väčších nemocníc.
Časová a geografická dostupnosť pri jednotlivých špecializáciách dostáva v podmienkach Prešovského samosprávneho kraja trhliny.
Napríklad nemocnica v Snine by sa podľa uniknutých informácií mala stať nemocnicou prvej úrovne. V realite je však koncovou nemocnicou v pravom slova zmysle. „Do mesta vedie len jedna cesta, nedá sa tam inak dostať. Sninský okres však pokračuje ďalších 40 až 50 kilometrov až po najvýchodnejší bod Slovenska, ktorým je Nová Sedlica,“ opisuje Makara.
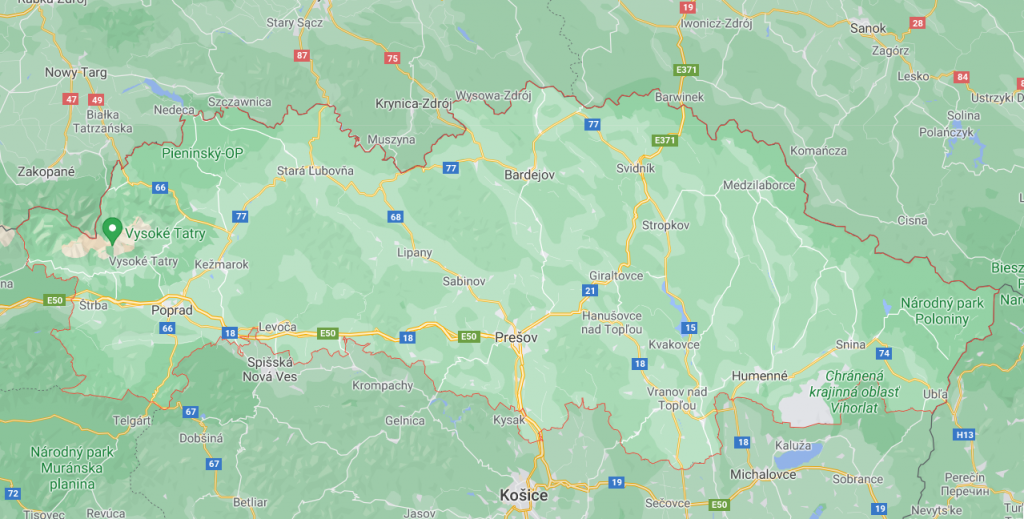
Sninská nemocnica by sa mala transformovať na nemocnicu na komunitnej úrovni. Dostupná by teda mala byť do 20 minút, v realite sa to však nedá stihnúť. Z pohľadu na mapu sa dá usúdiť, že regionálnou nemocnicou by sa stala tá v Humennom. Plány ministerstva tu opäť narážajú, lebo je isté, že nie pre všetkých pre ľudí bude dostupná do pol hodiny.
Ľudia v pohraničných regiónoch často nemajú auto. Prešovský kraj má podľa lekárov nedostatočnú sieť ciest v dobrom stave a verejná doprava je v rozklade. Dopravná zdravotná služba preváža len ľudí medzi jednotlivými nemocnicami alebo z ambulancií do nemocníc.
„Vezme rýchla zdravotná služba pacienta, ktorý nie je v akútnom ohrození života? Ako sa títo ľudia dostanú do nemocníc, ak neexistuje infraštruktúra v zmysle verejnej dopravy a rýchla zdravotná služba ich neprevezie?“ pýta sa Makara.

Viac sanitiek neprejde rýchlejšie po zlých cestách
Na sieť nemocníc priamo nadväzuje sieť záchrannej zdravotnej služby (ZZS), preto ju bude potrebné prispôsobiť. Z fondu obnovy sa vyčlenilo na jej dobudovanie 54 miliónov eur.
Cieľom je zvýšiť dostupnosť ZZS do 15 minút pre 90 percent populácie Slovenska. Prioritou bude dojazd k ľuďom, ktorí sú v ohrození života, do ôsmich minút v oblasti s 80 percentami populácie. Tým by sa malo zamedziť úmrtiam v teréne.
V 50 až 70 percentách prípadov potrebuje ZZS pacienta odovzdať v nemocnici, kde ho liečia a vyliečia.
„Nie sme Manhattan so širokou sieťou ciest, ktoré sa križujú zo severu na juh a z východu na západ. Snina a Svidník sú príkladmi miest, ktoré majú úzke príjazdové cesty vedúce cez dediny. Ak sa tam niečo stane, neostane ľuďom prístup k urgentnej starostlivosti. Ostanú len ambulancie. Viac sanitiek neprejde rýchlejšie po zlých regionálnych cestách. Hustejšia sieť možno zaistí rýchlejší dojazd k pacientovi, ale nie do spádových nemocníc,“ hovorí prezident komory.
Budovy nestačia, myslime na ľudské zdroje
Optimalizácia siete nemocníc by sa vraj mala robiť cielene po jednotlivých diagnózach či skupinách. Netreba rušiť celé nemocnice. Príkladom môžu byť tri kardioústavy – Národný ústav srdcových a cievnych chorôb v Bratislave, stredoslovenské zariadenie v Banskej Bystrici a východoslovenské v Košiciach, ktoré vznikli po reforme exministra zdravotníctva Rudolfa Zajaca.
Celkovo by na modernizáciu a dostupnú zdravotnú starostlivosť malo ísť z plánu obnovy 1,163 miliardy eur. Práve optimalizáciou nemocníc je podmienené ich získanie. Ide o finančné krytie na šesť rokov, platov zdravotníkov sa netýka.
Investovať peniaze do nemocníc a ich vybavenia či budovať centrá na zložité výkony považuje Slovenská lekárska komora za dôležité. Prízvukuje však, aby sa nezabúdalo na ľudské zdroje, na lekárov a sestry v nemocniciach a ambulanciách. Tých neprilákajú nové budovy, ale vyššie platy a lepšie podmienky na prácu. A bude ich treba, lebo plán optimalizácie ráta s vyšším počtom doliečovacích lôžok.
„V prípade reformy nemocníc platí dvojnásobne príslovie: dvakrát meraj a raz rež, lebo čo sa zruší už sa nevybuduje,“ uzatvára Makara.
